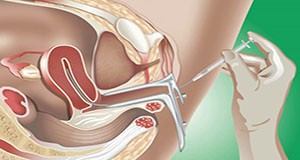
Είναι μια λιγότερο επεμβατική και με μικρότερο κόστος τεχνική υποβοηθούμενης αναπαραγωγής, σε σύγκριση με την εξωσωματική.
Η ενδομήτρια σπερματέγχυση είναι μια θεραπεία γονιμότητας κατά την οποία εισάγονται σπερματοζωάρια απευθείας στη μήτρα για να διευκολύνουν την γονιμοποίηση. Στόχος είναι να βελτιωθει ο αριθμός καθώς και η κινητικότητα των σπερματοζωαρίων που φτάνουν ως τις σάλπιγγες και έτσι να βελτιωθούν οι πιθανότητες γονιμοποίησης. Παρότι, όμως, δίνει το εναρκτήριο λάκτισμα για να επιτευχθεί εγκυμοσύνη, το σπερματοζωάριο θα πρέπει στη συνέχεια να φθάσει με φυσικό τρόπο έως το ωάριο και να το γονιμοποιήσει.
Πότε χρησιμοποιείται η ενδομήτρια σπερματέγχυση;
Μπορεί να χρησιμοποιηθεί σε περίπτωση υπογονιμότητας ζεύγους ( του άντρα ή και της γυναίκας), σε περιπτώσεις ανεξήγητης υπογονιμότητας, μικρού βαθμού ενδομητρίωσης αλλά και σε ειδικές περιπτώσεις. Ο πιο συνηθισμένος λόγος είναι για την ανδρική υπογονιμότητα, για παράδειγμα σε περίπτωση που ο συνολικός αριθμός σπερματοζωαρίων είναι χαμηλός ή η κινητικότητα των σπερματοζωαρίων μειωμένη. Μπορεί επίσης να χρησιμοποιηθεί όταν ο άντρας αντιμετωπίζει προβλήματα στύσης ή εκσπερμάτισης ( πχ σε περίπτωση ανάστροφης εκσπερμάτισης κατά την οποία το σπέρμα απελευθερώνεται προς την ουροδόχο κύστη αντί για το πέος), καθώς και όταν ο άνδρας έχει μη φυσιολογικό άνοιγμα της ουρήθρας. Η ενδομήτρια σπερματέγχυση μπορεί να χρησιμοποιηθεί και σε περιπτώσεις γυναικείας υπογονιμότητας. Αν, για παράδειγμα, η γυναίκα δεν έχει τακτική ωορρηξία μπορεί να πάρει ωορρηκτικά φάρμακα και να υποβληθεί σε σπερματέγχυση ώστε να συμπέσει χρονικά με την ωορρηξία η είσοδος των σπερματοζωαρίων στη μήτρα ή πάλι μπορεί να χρειαστεί σπερματέγχυση επειδή ο τράχηλος της έχει συμφύσεις από προηγούμενες θεραπείες ( π.χ. κρυοπηξία, κωνοειδή βιοψία κλπ ). οι οποίες εμποδίζουν την είσοδο των σπερματοζωαρίων από τον κόλπο στην μήτρα. Η σπερματέγχυση ενδείκνυται επίσης στις γυναίκες που έχουν <<εχθρικό>> για τα σπερματοζωάρια ενδοτραχηλικό-ενδομητρικό περιβάλλον. Η τεχνική ενδείκνυται επίσης ως μέθοδος υποβοηθούμενης αναπαραγωγής σε περιστατικά ανδρών που έχουν υποβληθεί σε εγχείρηση στους όρχεις, σε ακτινοθεραπεία η χημειοθεραπεία για καρκίνο κλπ. Σε τέτοιες περιπτώσεις, μπορεί να ληφθούν και να καταψυχθούν δείγματα σπέρματος πριν από τις θεραπείες και να χρησιμοποιηθούν αργότερα για σπερματέγχυση. Στις ειδικές περιπτώσεις συμπεριλαμβάνεται η σύλληψη με δότη σπέρματος (είτε αυτός χρησιμοποιείται επειδή ο άνδρας είναι υπογόνιμος, είτε σε μονογονεϊκές οικογένειες ή σε γκέι ζευγάρια που θέλουν να αποκτήσουν παιδί) και η ανάγκη για έλεγχο του σπέρματος πριν την γονιμοποίηση (π.χ. επειδή ο άντρας πάσχει από κάποιο γενετικό νόσημα που δεν θέλει να περάσει στους απογόνους του).
Τί ποσοστά επιτυχίας έχει;
Η επιτυχία της εξαρτάται από την αιτία της υπογονιμότητας. Είναι πιο αποτελεσματική στους άνδρες με πρόβλημα κινητικότητας σπερματοζωαρίων και στις γυναίκες που έχουν κάποιο πρόβλημα το οποίο εμποδίζει την είσοδο των σπερματοζωάριων στη μήτρα. Αντίθετα, δεν αποδίδει τόσο καλά στους άνδρες με χαμηλό αριθμό σπερματοζωαρίων ούτε μπορεί να βοηθήσει τις γυναίκες με σοβαρή νόσο των σαλπίγγων, μέτρια ως σοβαρή ενδομητρίωση ή ιστορικό πυελικών λοιμώξεων, γιαυτό και εντενδείκνυται σε αυτές τις περιπτώσεις. Όταν η σπερματέγχυση γίνεται μηνιαία με φρέσκα η κατεψυγμένα σπερματοζωάρια, τα ποσοστά επιτυχίας μπορεί να είναι εώς 18% ανά κύκλο, αλλά αυτό παρουσιάζει διακύμανση ανάλογα με την ηλικία της γυναίκας, την αιτία της υπογονιμότητας και το αν χρησιμοποιούνται φάρμακα γονιμότητας. Σε παλαιότερη μελέτη (2008) στη Βρετανία είχε βρεθεί ότι το ποσοστό απόκτησης παιδιού με ενδομήτρια σπερματέγχυση στις γυναίκες ηλικίας κάτω των 35 ετών είναι 16%, στις ηλικίες 35-39 ετών είναι 11% και μετά τα 40 έτη είναι πολύ κάτω από 5%.
Πώς γίνεται η σπερματέγχυση;
Σε πολλές περιπτώσεις η γυναίκα λαμβάνει ωορρηκτικά φάρμακα, είτε ενέσιμα είτε από του στόματος, και στη συνέχεια υποβάλλεται σε τακτική παρακολούθηση για να καθοριστεί ο βαθμός ωρίμανσης των παραγόμενων ωαρίων. Την κατάλληλη στιγμή (τυπικά 24-36 ώρες έπειτα από την αύξηση στα επίπεδα της ορμόνης LH που υποδηλώνει ότι επίκειται ωορρηξία) ο άνδρας δίνει δείγμα σπέρματος, το οποίο υποβάλλεται σε επεξεργασία στο εργαστήριο για να διαχωριστουν τα σπερματοζωάρια από το σπερματικό υγρό και να επιλεγούν τα καλύτερης ποιότητας (αυτά με την καλύτερη μορφολογία και κινητικότητα). Όταν ολοκληρωθεί η επεξεργασία του σπέρματος (μπορεί να χρειαστουν εως 2 ώρες γι’αυτο), τοποθετείται στην μήτρα της γυναίκας ένας πολύ λεπτός καθετήρας μέσα από τον οποίο εγχέονται απευθείας στο εσωτερικό της τα σπερματοζωάρια. Η έγχυση διαρκεί ελάχιστα λεπτά και συνήθως δε προκαλεί καμία ενόχληση στη γυναίκα. Το επόμενο βήμα έιναι να περιμένει η γυναίκα να περάσει ένα εύλογο χρονικό διάστημα για να μάθει άν έμεινε έγκυος ( περίπου 14 ημέρες, στη διάρκεια των οποίων συνεχίζει άφοβα τις δραστηριότητές της και τον συνήθη τρόπο ζωής της). Συνήθως συνιστώνται 4-5 κύκλοι σπερματέγχυσης, ανάλογα με την περίπτωση. Αν δεν επιτευχθεί εγκυμοσύνη, ο ειδικός μπορεί να συστήσει άλλες θεραπείες.
Σε ποιές περιπτώσεις δεν συνίσταται;
H ενδομήτρια σπερματέγχυση δεν συνίσταται στις γυναίκες άνω των 37 ετών, σε ασθενείς με διαταραγμένο ορμονικό προφίλ ή χαμηλή ωοθηκική εφεδρεία (δηλαδή χαμηλή εξέταση ΑΜΗ ),σε ασθενείς με σοβαρά νοσήματα ή διαταραχές στις σάλπιγγες, στις γυναίκες με ιστορικό λοιμώξεων της πυέλου και σε όσες έχουν μέτρια έως σοβαρή υπογονιμότητας.
Υπάρχουν κίνδυνοι με την τεχνική αυτή;
Ο μόνος αληθινός κίνδυνος είναι αυτός μιας πολύδυμης κύησης στις γυναίκες που παίρνουν ωορρηκτικά φάρμακα πριν υποβληθούν σε ενδομήτρια σπερματέγχυση. Από κει και πέρα δεν υπάρχουν αυξημένες πιθανότητες γενετικών ανωμαλιών στα παιδιά ούτε κίνδυνος λοίμωξης μετά την σπερματέγχυση, εφόσον γίνεται από καταρτισμένους μαιευτήρες-γυναικολόγους.